尿液生成与排放.ppt
 1615251280解决。
1615251280解决。
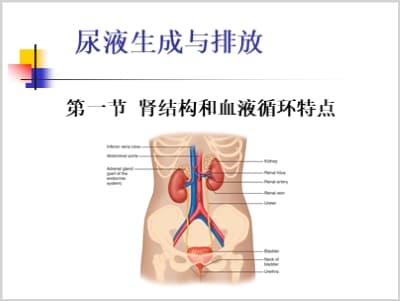
第一节 肾结构和血液循环特点
尿液生成与排放
肾单位(90-120万/肾)
肾单位分类
皮质肾单位
近髓肾单位
数 量
多 (85-90%)
肾小球A口径
少 (10-15%)
体 积
较大
较小
A入∶ A出= 2∶1
A入≤ A出
A出后毛细血管
髓袢长度
皮质部肾小管周围
U形直小血管
肾素
短
长
多
少
1. 球旁细胞:入、出球小动脉中膜内肌样上皮细胞,含肾素颗粒。 2. 致密斑:远曲小管起始高柱状上皮细胞,感受小管液NaCl浓度。 3. 球外系膜细胞:入、出球小动脉之间,参与管-球信号转导。
球旁器(皮质肾单位)
肾神经支配
交感神经:胸12 - 腰1、2节段 支配: 入、出球小动脉和直小血管 --- 血管收缩; 球旁细胞、近端小管远端小管和集合管细胞 --- 肾素释放及对Na+重吸收。 未发现副交感神经
肾血液循环特点 1、血量大 (1200ml/min),分布不均:皮质94%;外髓5-6%;内髓1%。
2、两套毛细血管网:肾小球血压高,肾小管周围毛细血管网血压低。
3、肾血流自身调节 “肌源学说”
1. 滤过:肾小球 2. 重吸收:肾小管、 集合管 3. 分泌:肾小管、集合管
第二节 尿生成及影响因素
定义: 血液流经肾小球,在有效滤过压作用下,血浆中水和小分子物质经滤过膜进入肾小囊腔形成原尿。
一、肾小球滤过
滤过膜: 1、机械屏障: 毛细血管内皮细胞(50-100nm) 基膜(4-8nm,主要部分) 肾小囊上皮细胞足突(4-14nm) 2、电学屏障: 基膜糖蛋白-负电荷
有效滤过压 = 肾小球血压 - 血浆胶体渗透压 - 肾小囊内压
肾小球滤过率(GFR):单位时间两肾生成超滤液量。成人:125ml/min,180L/d。 滤过分数:肾小球滤过率与肾血浆流量比值。125/660=0.19
滤过影响因素
1.滤过膜
⑵面积
⑴通透性
机械屏障↓ → 血尿 (如:肾炎免疫反应蛋白分解酶的释放导致滤过膜孔、裂增大)
静电屏障↓ → 蛋白尿 (如:肾炎带负电荷的糖蛋白减少或消失)
正常时肾小球活动滤过面积 = 1.5m2 急性肾炎 →毛细血管腔狭窄或阻塞 → 滤过面积↓ →GFR↓ →尿量↓
肾小球 Cap.血压
血浆胶体 渗透压
囊内压
有效 滤过压
→ GFR → 尿量
=
–
–
※
如:大失血→交感N+、NE↑→ Cap.收缩 高Bp病晚期→肾A入硬化而缩小
如:快速大量输液→稀释胶渗压
如:结石、肿瘤
※
※
2.有效滤过压
任一构成因素变化,均会影响GFR。
3.肾小球血浆流量
沿毛细血管全长 随着水和溶质的滤出
滤过平衡的位置决定着毛细血管滤过的长度
胶体渗透压↑ 有效滤过压↓
有效滤过压=0时,称滤过平衡
滤过率
小结:影响滤过因素
肾小管中小管液某些成分重新回到血液(肾小管周围毛细血管)的过程。 主要部位:近球小管 途径:跨细胞途径、细胞旁途径
二、肾小管、集合管重吸收
(一)重吸收
1.近曲小管 机制:主动 ①管腔膜: Ⅰ.与葡萄糖、氨基酸、HCO3-等同向转运 Ⅱ.与H+逆向转运 ②管周膜:Na-K泵
Na+
2. 髓袢升支粗段
3. 远曲小管、集合管
Cl- 髓袢升支粗段:主动重吸收(Na+:Cl-:K+ = 1:2:1) 髓袢降支细段:不通透 其余部位:被动重吸收(细胞旁途径)
H2O
葡萄糖 (1)部位:仅限近曲小管 (2)机制:继发性主动转运
管腔膜:葡萄糖与Na+依赖载体同向转运
管周膜:葡萄糖顺浓度差经载体易化扩散
(3)特点:具有一定限度
肾糖阈:尿中刚刚出现糖时的血糖浓度(或不出现尿糖的最高血糖浓度)。正常值:8.9~10.1mmol/L
当全部肾小管对葡萄糖的吸收能力都达到极限时的重吸收血糖量。 正常值:成年男性:375mg/min/1.73m2 成年女性:300mg/min/1.73m2
葡萄糖吸收极限量(TMG):
K+ 原尿中绝大部分K+(≈70%)在近端小管重吸收,终尿中K+主要是由远曲小管、集合管分泌。 K+重吸收的机制:主动过程(尚不清楚) ∵ [K+]管内∶ [K+]管外=1∶40
(4mol/L)
(150mol/L)
∴ 逆浓度差进行的,故认为是主动的。
HCO3-:被动过程
① 以CO2重吸收; ② 优先于Cl-; ③ HCO3-重吸收与Na+-H+逆向交换呈正相关(H+分泌↑→重吸收HCO3-↑)。
三、肾小管、集合管分泌
⑴机制: Na+-K+交换 管周膜Na+-K+泵主动重吸收Na+ → 管外正管内负电位差/胞内K+浓度升高 → K+顺电化学梯度,经K+通道分泌入小管液
K+通道
Na+通道
Na+-K+泵
1. K+分泌(远曲小管、集合管)
⑵ 特点: ①泌K+与泌H+负相关 ∵ Na+-K+与Na+-H+交换竞争抑制 酸中毒:Na+-H+↑,Na+-K+↓→泌K+↓→高血钾症 高血钾症:Na+-K+↑,Na+-H+↓→泌H+↓→酸中毒 ②多吃多排、少吃少排、不吃也排
当大量使用利尿药时,注意适当补钾,防止低血钾症发生。
2.H+分泌
近球小管(主要)、远曲小管、集合管 ⑴机制:主动分泌 ①Na+-H+交换;②H+泵
(Gp:) H+
(Gp:) NH3 +
(Gp:) NH4+
(Gp:) ↑
(Gp:) H+泵
②泌H+与泌K+呈负相关(竞争) ③泌H+有限度:当小管液pH值<4.5时,泌H+停止。
⑵特点: ①泌H+与重吸收HCO3-、Na+呈正相关--排酸保碱
3.NH3分泌(远曲小管、集合管) ⑴机制:
小管上皮细胞内 谷氨酰氨
脱氨
NH3(氨)
脂溶性
肾小管腔:NH3+H+
NH4++Cl-→NH4Cl
单纯扩散
⑵ 特点: ①泌NH3与泌H+呈正相关:即泌NH3促进H+-Na+交换,促进排酸保碱,调节机体酸碱平衡。 ②NH3扩散的量决定于管腔液与管周液pH值:管腔液pH值较低时,NH3较易扩散。 ③正常时NH3只在远曲小管和集合管分泌;酸中毒时,近曲小管也分泌。
Summary
决定因素: ① 髓袢、直小血管U形结构逆流倍增作用(结构基础) ② 肾髓质高渗梯度(先决条件) ③ ADH(调节集合管对水通透性)
第三节 尿液浓缩稀释
小管液在肾小管逆流系统内流动
髓质高渗梯度
↓ADH
ADH↑
集合管对水通透性↓
集合管对水重吸收↓
低渗尿(尿稀释)
集合管对水通透性↑
集合管对水重吸收↑
高渗尿(尿浓缩)
基本过程:
小管液渗透压:近曲小管/等渗 → 髓袢降支细段/递增式高渗 → 髓袢升支细段/递减式高渗 → 髓袢升支粗段/递减式低渗 → 远曲小管/低渗
肾髓质高渗梯度形成 1.通透性:
髓袢升支粗段: 对NaCl主动转运 对尿素不通透 对水不通透 ↓ 管外为高渗梯度 ([钠盐]管内<[钠盐]管外)
外髓部高渗梯度形成
2.外髓部高渗梯度形成
内髓部集合管: 对NaCl主动重吸收 对尿素易通透 对水不易通透 (有ADH时通透) ↓ NaCl、尿素向管外
尿素由内髓部髓袢升支细段再次进入肾小管,形成尿素循环,进一步增强肾内髓高渗梯度
3.内髓部高渗梯度形成
内髓部髓袢降支细段: 对NaCl、尿素不易通透;对水高度通透
↓
水被重吸收, 管内浓度倍增
内髓部髓袢升支细段:对NaCl高度通透、对尿素中等通透、对水不通透
NaCl向管外扩散 尿素向管内扩散
↓
→
小结: ①形成肾髓质高渗梯度的物质: ●外髓质: 主要是NaCl。 ●内髓质: 主要是NaCl+尿素 ②形成肾髓质高渗梯度的决定因素: ●逆流系统+各段对物质选择性通透→逆流倍增。
直小血管通透性高,降、升支彼此临近,与髓袢并行;当直小血管的血液逆流时:
4.肾髓质高渗梯度维持
二、影响尿液浓缩/稀释因素 (一)髓质高渗梯度破坏 1.髓袢结构与功能: 慢性肾盂肾炎致肾髓质纤维化 肾囊肿致肾髓质萎缩 ↓ 髓袢逆流倍增作用减弱→破坏髓质高渗梯度 ↓ 尿液浓缩能力降低 2.利尿药: 速尿、利尿酸 ↓ 抑制髓袢升支粗段Na+和Cl-主动重吸收 ↓ 髓质高渗梯度↓ ↓ 尿液浓缩能力降低
3.尿素浓度: 营养不良,蛋白质摄入不足,老年人蛋白质代谢率降低 →尿素生成量↓ →髓质高渗梯度↓ →尿液浓缩能力↓。 4.直小血管血流速度: 流速过快(如:高血压合并肾损害)→逆流交换带走溶质↑ →髓质高渗梯度↓ →尿液浓缩能力↓。 流速过慢(如:高粘滞血症)→逆流交换所带走水↓ →髓质高渗梯度↓ →尿液浓缩能力↓。
(二)ADH ADH↓ →远曲小管、集合管对水通透性↓ →远曲小管、集合管对水重吸收↓ →尿液浓缩↓ →垂体性尿崩症。 远曲小管、集合管对ADH不敏感 →远曲小管、集合管对水重吸收↓ →尿液浓缩↓ →肾性尿崩症。
第四节 尿生成调节
尿生成由:肾小球滤过、肾小管和集合管重吸收与分泌三个环节构成。机体对尿生成的调节通过上述三个环节实现的。 前文已述影响肾小球的滤过因素,本节主要讨论影响肾小管、集合管的重吸收和分泌因素。
1.小管液溶质浓度 -- 渗透性利尿 ∵小管液中溶质形成的渗透压,对抗肾小管对水重吸收(排出1g溶质,约需溶解于15ml水)。
渗透利尿剂-甘露醇、山梨醇(可滤过而不重吸收)
一、自身调节
∴当[溶质]↑ → 渗透压↑ → 肾小管(尤其近曲小管)对水的重吸收↓ → 小管液中[Na+]↓(被稀释) → Na+重吸收↓ → 尿量↑。
2.重吸收率/滤过率=球-管平衡 无论GFR↑or↓→近曲小管对溶质和水定比重吸收
(Gp:) GFR↑
(Gp:) 管周毛细血管压↓
(Gp:) 小管旁组织间液的静水压↓→Na+、H2O回漏↓
(Gp:) Na+、H2O重吸收↑
(Gp:) 重吸收率/滤过率≈65~70% (球-管平衡)
(Gp:) 胶体渗透压↑
(Gp:) 小管旁组织间液入毛细血管量↑
1.影响分泌因素:
血浆晶体渗透压↑ (1-2%)
循环血量↓ (5-10%)
ABp↓
AⅡ、低血糖 疼痛、应激
中枢 渗透压感受器
心房容量 感受器
动脉压力 感受器
下丘脑 视上核 (主) 室旁核 (次)
中枢 渗透压感受器
血浆晶体渗透压↓ (1-2%)
循环血量↑ (5-10%)
心房容量 感受器
动脉压力 感受器
ABp↑
心房利钠尿肽
+
+
+
+
+
+
+
—
—
—
—
—
—
—
下丘脑-垂体束
A D H
垂体后叶
(一)抗利尿激素(ADH)
二、体液调节
2.ADH作用机制:
ADH与远曲小管和集合管的管周膜V2受体结合
激活 腺苷酸环化酶
c-AMP↑
激活 蛋白激酶A
水通道从胞浆 镶嵌到管腔膜上
水重吸收↑
内髓集合管尿素通透性↑ 髓袢升粗段主动重吸收NaCl
内髓高渗梯度↑
尿浓缩↑
尿 量 ↓
(二)肾素-血管紧张素-醛固酮系统(RAAS)
循环血容量↓ 肾动脉压↓
入球小动脉 牵张感受器
致密斑感受器
肾动脉压↓ 肾血流量↓
球旁细胞分泌肾素(蛋白水解酶)
肾交感N兴奋↑
GFR↓
远曲小管 Na+、Cl-负荷↓
NE和E PGE2
循环血容量↓
心房容量感受器 动脉压力感受器
反射性
—
+
+
+
+
+
+
NE
少量失血
大量失血
中量失血
1.肾素
适宜刺激:
肾上腺皮质球状带
血[K+]↑、[Na+]↓
肾素
2.血管紧张素
血管紧张素原(肝产生)
血管紧张素Ⅲ
血管紧张素Ⅰ
血管紧张素Ⅱ
醛 固 酮
ACTH
肺血管紧张素转换酶
适宜刺激 ①肾素-血管紧张素的刺激能力 > 血[K+]↑; ②肾上腺皮质球状带对血[K+]的变化敏感,而致密斑对[Na+]敏感; ③正常时ACTH不起重要作用
3.醛固酮:
管腔膜通道数量↑ 管周膜上Na+-K+泵活动↑
醛固酮
小管上皮细胞内
单纯扩散
胞浆内形成 激素-受体复合物
细胞核内调节 特异mRNA转录
醛固酮诱导蛋白
远曲小管和集合管
排2K+、保3Na+、保H2O
(三)心房利钠尿肽(ANP)
抑制肾素、醛固酮、ADH分泌
血容量↑至心房扩张、摄入钠过多
心 房 肌
合成释放
心 房 钠 尿 肽
利 尿、排 钠
抑制集合管 重吸收NaCl (Na+通道关闭)
舒张A出、A入(尤其A入) 肾血浆流量↑和GFR↑ 原尿生成↑
水钠重吸收↓
第五节 尿 液 (一)尿量
(二)理化性质 1.比重:
正常尿≈1.012~1.025 稀释尿<1.003 浓缩尿>1.025,可高达1.035 等渗尿≈1.007左右
正常:1000~1500ml/d 多尿:尿量长期保持在2500 ml/d以上 少尿:100~500ml/d 无尿:少于100ml/d
2.pH: 正常5.0~7.0,变动范围4.5~8.0。取决于食物的成分:摄入蛋白质食物尿呈酸性,而水果、蔬菜,尿呈弱碱性。 3.颜色:
新鲜尿液透明、淡黄色,其深浅程度与尿量呈反变关系 病理:血尿(呈洗肉水色)、胆红素尿(呈黄色)、乳糜尿(呈乳白色)。
二、排尿反射 尿生成是持续的,排放是间断的
正常成人: 100-150ml→充盈感,150-250ml→尿意,350-450ml→不适感,700ml→胀痛感。
(一)膀胱内尿量与膀胱内压关系
盆N
盆N
阴部N
膀胱内尿量↑→内压骤然↑
膀胱壁牵张感受器兴奋
骶髓初级排尿中枢
膀胱逼尿肌收缩
盆N
盆N
盆N
正反馈
膀胱颈和内括约肌松驰
尿液进入尿道
骶髓初级排尿中枢
阴部N传出冲动↓
尿道外括约肌松弛
尿液排出体外
盆N
脑桥、中脑和皮层
(二)排尿反射